一般の患者さんに対して病気をわかりやすく説明しようという目的から、医学的な表現とは異なる部分もありますがご了承ください。なお、ここにある説明よりもさらに詳しく幅広い情報を知りたい人は、説明文章の最後に日本眼科学会のホームページを学会の承認を得てリンクしていますので、そちらもご覧ください。
▼このページの目次
- 1.白内障の一般的なお話
- 2.眼内レンズについて
- 3.白内障手術後に起こる後発白内障
- 4.白内障のセカンドオピニオンについて
- 5.乱視がある人の白内障手術
- 6.過去に屈折矯正手術 radial keratotomy(RK)、photorefractive keratotomy (PRK), laser-assisted in situ keratomileusis (LASIK) 等を受けている人の白内障手術
- 7.すでに白内障手術を受けられた人のための白内障手術後の視力を改善する方法(乱視矯正手術、眼内レンズ入れ替え手術、眼内レンズ縫い付け手術)
- 8.遠谷眼科の白内障手術
1.白内障の一般的なお話
白内障は、私達の眼の中で、カメラのレンズの役割をしている水晶体が白く濁ることで、ものが見にくくなる病気です。カメラでいえば、レンズが曇っているので写真がとりづらい状態です。また、窓ガラスでいえば、冬の寒い日にガラスが白く曇って、外の景色が見えなくなるような状態です。このような、レンズやガラスが曇ることでものが見づらい状態が、私達の眼の中で起こっていると考えてください。
白内障になると、視力が下がったり、まぶしく見えたり、かすんで見えたり、ものが二重に見えたりします。多くの場合は加齢(年齢が上がっていくこと)によるものですが、眼を強く打撲してケガをした人やアトピー性皮膚炎になっている人は、比較的若い時期に白内障が起こってくることもあります。遠谷眼科では、これまで10代の人から90代の人まで、幅広い年代の人が白内障手術を受けられました。 白内障は、人によって起こってくる時期も違いますし、起こる種類も違います。片眼だけに起こる人もいれば、両眼に起こる人もいます。白内障のためにものが見にくくなって日常生活に不自由を感じるようになったら、手術をすることを考える時だと思います。白内障が軽いうちは、目薬で白内障が進むのを遅らせることもします。しかし、目薬の効果はそれほど強いわけではないので、目薬をさしていても、白内障が進むのを止めることはできません。ですから目薬は、あくまでも白内障が進むのを、ゆるくしてくれるものだと思ってください。
遠谷眼科に来られた患者さんの白内障の眼の写真を、いくつか掲載します。白内障にもいろいろ種類があるというのがわかっていただけると思います。最後の画像は過熟白内障といって、白内障が進みすぎて黒目が真っ白になって、これ以上進んでしまうともう緑内障の発作を起こして失明の危険がせまってしまう、待ったなしの危険なレベルです。どうかここまで白内障が進行してしまう前に手術をしてください。
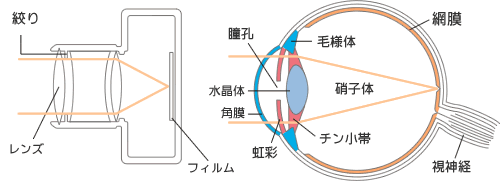
核白内障

核が緑黄色に混濁しています
皮質白内障
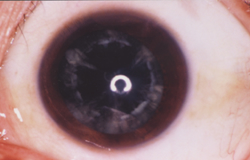
皮質が白色に混濁しています
後嚢下白内障

水晶体断面図の左側中央で、後嚢下皮質が白く濁っています
前嚢下白内障
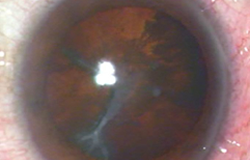
前嚢下皮質に強い混濁があります
過熟白内障
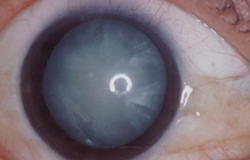
皮質は全体に白くなり、膨らんで、緑内障の発作を起こすことがあります。このような場合は、放っておくと失明の危険があるので、すぐに白内障手術をしないといけません
窓ガラスが白く曇ったときは、ガラスをきれいに拭けば外の景色が見えるようになります。ですから私達の眼でも同じようなことをします。どのようにするかというと、黒目と白目の境目のあたり、端っこのところを2mmぐらい切って、そこから超音波の力で1秒間に何万回も振動する手術器械の先端を眼の中に入れて、白く濁った水晶体を細かく砕いて吸い取るのです。外側のぶあつい皮をむいた後のみかんの小さな一袋の、さらに中に入っている細かい果肉を丁寧に出してしまうような感じです。そしてみかんの果肉を取り出した後に残った薄くて白い皮袋のようなものが、私達の眼でいえば眼の中に残っている水晶体の袋(水晶体囊)になるのですが、その袋の中に人工の透明な眼内レンズを入れていきます。そうすると、それまでは濁っていた水晶体の中身が取り出されて、透明な人工の眼内レンズにおき替わるために、曇った窓ガラスがきれいになるのと同じような感じで、ものがよく見えるようになるのです。これが白内障手術のしくみです。以下の画像は、白内障手術の手順です。2mmから3mmぐらいの切り口から、手術器械を眼の中に入れて眼内レンズを眼の中におさめます。顕微鏡を使って手術をします。 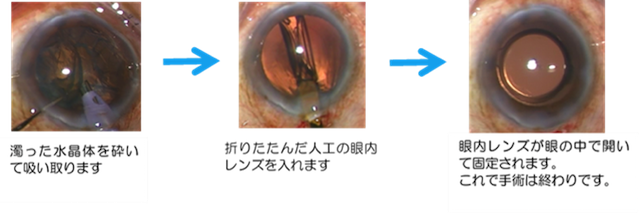
特に何も問題がない普通の目の場合は、手術は10分前後で終わります。しかしとても難しい目の人の場合は2時間から3時間ぐらいかかります。手術が難しい目の人は10人に1人ぐらいありますし、この人の眼は手術をする前から難しいとわかっている場合もあれば、実際に手術が始まってからでないとわからない場合もあります。 白内障手術の方法についてもっと詳しいことを知りたいと思う人は、以下の文章をお読みください。
遠谷眼科で白内障手術を受けられた患者さん(手術当時82歳)が、片眼の手術を終えた時点で、手術前後の見え方を比較して、その違いをわかりやすく絵に描いてくださいました。白内障になった眼と、そうでない眼の見え方の違いがとてもうまく描かれていると思います。

手術をする前の眼の見え方

手術をして3日目の眼の見え方
白内障手術をする器械には、いろいろなものがあり、それぞれに性能も非常に高いです。どの手術器械を使うかは、手術をする医師の好みや慣れによると思います。 患者さんにはわからないことですが、手術をする医師にはわかる、というレベルの話です。結論からいいますと、患者さんにはわからないことですが、手術をする医師にはわかる、患者さんの眼に対する負担ができるだけ少ない手術ができれば、どの手術器械を使ってもいいのです。

遠谷眼科が現在使っている白内障手術器械は、アメリカのアルコン社(Alcon)のセンチュリオン(CENTURIONR Vision System)です。センチュリオンは、白内障手術のあらゆる部分を最適化し、よりよい手術結果をもたらすように設計されています。手術中の眼圧のコントロールに優れているので、特に眼圧をいつもできるだけ低くおさえておきたい緑内障の患者さんに対する白内障手術も、より安全に行えるようになっています。センチュリオンは2013年9月より全世界で販売が開始され、遠谷眼科では2014年7月より使い始めました。日本ではセンチュリオンを最初に導入した施設は3施設あり、遠谷眼科はそのうちのひとつで、関西では初めてでした。まず1台導入し、その性能を確かめたのち、さらにもう1台導入しましたので、現在では2台のセンチュリオンを使って白内障手術を実施しています。
白内障手術で眼の中に入れる眼内レンズも、10年ぐらい前まではひとつの種類でしたが、今ではさまざまなものがあります。一生に一度の白内障手術なのですから、患者さんには自分の眼にどのレンズを入れるかということも、できれば考えていただきたいと思っています。眼内レンズの選択は、単焦点レンズか、多焦点レンズか、球面レンズか、非球面レンズか、透明なガラスのようなレンズか、黄色っぽい色がついているレンズか、乱視を矯正する機能がついているトーリックレンズか、などのポイントから、患者さんひとりひとりの眼に総合的に考えて合っていると思われるレンズを選んでいただきたいと思います。なぜなら、私たちは日常生活の情報の8割を、目から得ていると考えられていますので、眼内レンズが眼にあっているかどうかということはとても大切なことだからです。

眼に合わない眼内レンズを白内障手術で眼の中に入れてしまったために、見え方の不具合が生じて困っている患者さんが毎日ひとりは遠谷眼科に来られるようになりました。眼内レンズの種類が増えたことで、適切でない眼内レンズを選んでしまうという事態が起こってしまっていると思います。白内障手術では、保険がきくレンズを使う手術と、保険がきかない高額なレンズがありますが(しばしばプレミアムレンズといわれます)、レンズの値段が手術の良し悪しを決めるのではありません。 患者さんの眼に合うレンズを手術で使うのが、一番良いことです。眼内レンズについてのトラブルなど、いろいろなお話は、「他施設で多焦点眼内レンズによる白内障手術を受けた後に視力や見え方の不具合が生じた患者さんたちのこと—プレミアム(高級)ではなくベスト(最高・最良)の眼内レンズ選びのために—その1」と「他施設で多焦点眼内レンズによる白内障手術を受けた後に視力や見え方の不具合が生じた患者さんたちのこと—プレミアム(高級)ではなくベスト(最高・最良)の眼内レンズ選びのために—その2(具体事例)」のページでしたいと思いますので、そちらをあわせてお読みください。
▼他施設で多焦点眼内レンズによる白内障手術を受けた後に視力や見え方の不具合が生じた患者さんたちのこと—プレミアム(高級)ではなくベスト(最高・最良)の眼内レンズ選びのために
白内障の手術は、簡単な手術であると誤解をされている患者さんも多いのですが、10人に1人は難しい眼の人が必ずいます。そして、それは手術の前からわかっている人の場合もありますが、手術中に初めて難しい眼の人だとわかる人もいます。もしご自分が白内障にかかっているかもしれないと思われたら、一度早めに眼科で検査と診察を受けてください。白内障になっていない方の眼で見えるからといって、白内障になっている方の眼を手術しないで放っておくと、病気が進んで最後には失明の危険さえでてきます。誰でも手術を受けるのは痛そうなのでこわいと思うのですが、白内障がものすごく進行しないうちに、手術を受けるようにしてください。
白内障が進んでしまって、まぶしくて、ぼやけて、洞窟の中にいるみたいで暗い見え方がして、よく見えない、というような状態になっていた人は、白内障手術をすれば間違いなく、よく見えるようになった、手術をしてよかった、と感じると思います。それは真っ白に濁った水晶体の中身が透明な眼内レンズに置き換わるため、見え方の透明感が断然よくなるからです。遠谷眼科では検査と診察の結果、すぐに手術しなくても大丈夫な白内障の場合は、まだ手術はしなくても大丈夫です、経過観察を続けましょうと必ずお話します。そして経過観察をしているうちに、手術の時期がきたな、ということになれば、そろそろ手術をしましょうかと提案することにしています。
ある患者さんは、視力が悪くなってきたということで、来院されましたが、診察すると白内障はそれほど起こっていなくて、白内障手術はまだしなくて良いです、とお話したのでしたが、自分の視力が落ちてきている理由が白内障のためだと思い込みたかったためか、他の眼科に行って白内障手術を受けられてしまいました。そしてそのあとすぐ、白内障手術後に具合が悪いといって、また遠谷眼科に来られたのです。はっきりいって、その人の白内障は、視力に影響を与えるほどの白内障ではありませんでした。白内障がそれほどひどくないのに、そして明らかに視力低下の原因であるとは思えないのに、患者さんが希望すれば手術をするという眼科があるということを知り、ショックでした。そしてそのような、もっと具合が悪くなってしまった患者さんの診察をまたしなければならないということにも、とても悲しい気持ちがしました。
最近、生活に不便は何も感じていないのに、別の眼科では白内障ですと言われて両眼の手術の予定を組まれた、本当に手術が必要なほど白内障が起こっているのかなと思うので見てほしい、といって診察に来られる患者さんが増えています。
時々、白内障手術をする予定だったけれどもキャンセルしたという眼を診察しますと、全く白内障がないといっていい眼のこともあります。なぜこのようなことに世の中がなっているのか本当によくわかりません。白内障がそれほど起こっていない眼の人が、白内障手術をしても、手術に対する満足感や納得感を得られることは絶対にありません。なぜなら、白内障手術後の人工の眼内レンズが入った眼は、やはりあくまで人工のレンズによる見え方ですから、もとの自分の自然なままの眼の見え方にはかなわないからです。ある患者さんは、お友達がみんな白内障手術で不満をいっているので、こわくて受けられないとずっと思っていた、とおっしゃいました。 つぼみが少し開いたぐらいの満開にはなっていない花は、水を毎日替えて、できるだけ長く、きれいに咲かせてあげようとするのと同じように、私達の眼も、まだそのままで頑張れるのならもう少し頑張らせてあげよう、そして本当に白内障が進んでしまって手術が必要になったときにこそ、人工の眼内レンズを眼の中に入れる白内障手術をしよう、と遠谷眼科では考えています。もちろん、例外もあるにはあるのですが、本来の白内障手術とはそのようにあるべきだ、と遠谷眼科では考えています。 ※もっと幅広く詳しい情報を知りたい人は、以下のページもご覧ください。 (学会の許可を得てリンクをつけています)
2.眼内レンズについて
眼内レンズにはいろいろな種類や製品があります。簡単にいいますと、患者さんの眼の状態に応じて、球面レンズか非球面レンズか、透明なレンズか着色レンズか、また、ライフスタイルやニーズに応じて、単焦点レンズか多焦点レンズか、乱視を矯正する機能がレンズに加えられたトーリックレンズか、いろいろと選べる時代になってきました。どのレンズが絶対に優れているということはないのです。 どのレンズもそれぞれの特性をもっていますので、その特性と患者さんの眼の状態を考えて、総合的に一番その患者さんに合うだろうと思えるような眼内レンズを使っていくことが大切なのです。
それぞれのレンズの説明は、詳しくすると長くなるのでここでは簡単にしかしませんが、患者さんが、白内障の手術後の日常生活で、近くは老眼鏡をかけて見てもよいか、それとも遠くも近くも眼鏡なしで見たいかで大きく選択が変わってくる、単焦点眼内レンズと多焦点眼内レンズについて、選択のポイントをお話します。いよいよ白内障手術を受けるという時になりましたら、それぞれの眼内レンズについての特徴についての理解をさらに深めていただきます。
(1)単焦点眼内レンズ
これまでずっと使われてきていて、今でも世界の白内障手術の大半で使われている単焦点眼内レンズは、レンズの焦点がひとつなので、画質はとてもきれいです。 焦点がひとつである分、レンズの焦点に合わない距離にあるものを見るときには眼鏡がいりますが、「これまで老眼鏡をかけることに慣れているから、白内障手術をした後でも、近くのものを見るときには老眼鏡をかけてもいい」という人には適しているレンズです。
(2)多焦点眼内レンズ
2004年ごろから海外で使われ始め、日本では2007年に厚生労働省の認可が下りた多焦点眼内レンズは、遠近両用なので焦点が2つあります。厚生労働省の認可が下りてない海外の多焦点眼内レンズの中には焦点が3つあるものもあります。焦点が単焦点眼内レンズよりも多い分、単焦点レンズよりも見える範囲は広くなるのですが、レンズの構造からいって多焦点眼内レンズでは眼の中に入る光が分散されるために、画質は単焦点眼内レンズよりも少し落ちます。また、乱視が多いと多焦点眼内レンズの複雑な機能がうまく発揮されない場合があるので、乱視のある眼の人は、乱視の矯正も同時にしないといけません。乱視の矯正方法には、多焦点眼内レンズで行う方法と、エキシマレーザーやダイアモンドメスを使って乱視を矯正する方法があります。
多焦点眼内レンズの一番の欠点は、夜、街灯や車のライトがギラギラまぶしく見える、光の輪がかかって後光がさしているようにモヤモヤ見えるという現象が起こることです。ですから、画質が落ちる、光がギラギラ・モヤモヤするという点からは、精密な作業をする人や、車を運転することを職業にしているような人の場合は、慎重に考えないといけません。
多焦点眼内レンズの構造からもたらされる、光の見え方の変化は、一般的には時間がたつとともに脳が慣れて、気にならなくなるといわれています。実際のところ、手術後の患者さんの話をきいていても、多くの患者さんは見え方の変化にスムーズに順応されていると思いますが、やはり「全く気にならない」という人もいますし、「気にはなるけど大丈夫」という人がいて、脳の順応の程度やスピードには個人差があります。瞳が大きい、小さいというその人固有の眼の大きさによっても、眼から取り入れる光の量や方向が違いますので、見え方は違ってきます。 多焦点眼内レンズを選ぶときには、日常生活や職業の内容をよく考えて、多焦点眼内レンズを使っても大丈夫かどうかを手術前の検査で確認していくことが大切です。
ひとことでいえば、「画質は落ちてもいいから、白内障手術後は、とにかくできる限り眼鏡はかけたくない」と思っている人には、多焦点眼内レンズは適しているかも知れません。ただ、多焦点眼内レンズの費用には保険がききませんし、もともとレンズの価格が単焦点眼内レンズに比べてとても高いので、コストパフォーマンスも考えないといけないと思います。
日本で認可されている多焦点眼内レンズは、 ●回折型のテクニス・マルチフォーカル(TECNIS®, AMO社) ●アポダイズド回折型のレストア(ReSTOR®,Alcon社) ●屈折型のアイシー(iSii, HOYA社)、● extended-depth-of-focus (EDOF、焦点深度拡張型)のシンフォニー(Symfony®, AMO社) ●回折型3焦点のパンオプティクス(Acrysof® IQ Panoptix® Trifocal,Alcon社)があり、レンズの構造の違いから、それぞれが長所と短所を持っています。 ですから、多焦点眼内レンズといってもいろいろあって、どのレンズを使うかによっても手術後の視力の結果が違ってくるのです。
遠谷眼科は2007年から多焦点眼内レンズを使い始め、2009年1月より、全国で15番目(兵庫県では最初)厚生労働省の定める先進医療(多焦点眼内レンズによる白内障手術)の実施施設になりました。2020年4月に、多焦点眼内レンズによる白内障手術は、それまでの「先進医療」というタイプの医療から「選定療養」というタイプの医療に変更され、前より保険がきく部分が増えました。具体的には、以前の「先進医療」のときは、多焦点眼内レンズによる白内障手術には、手術日の支払いにはすべて保険がきかなかったけれど、「選定療養」 になってからは、手術料に対しては保険がきくようになったので(眼内レンズ代と特殊な検査にはまだ保険がききません)、手術日にお支払いいただく金額が前よりも少なくなりました。ただし、この選定療養の制度は 、厚生労働省が認可している多焦点眼内レンズによる白内障手術に対してのみ適用されます。厚生労働省が認可していない海外のレンティス(LENTIS®,Oculentis社、遠近2焦点)、ファインビジョン(FineVision, PhysIOL社、遠・中・近3焦点)・ミニウェルレディ(MINI WELL READY, SIFI社、EDOF、焦点深度拡張型)、アクリヴァトリノヴァ(Acriva Trinova,VSY Biotechnology社、遠・中・近3焦点 )は保険が適用されないので、全てが自費手術になります。これらのレンズはオーダーメードのレンズなので、検査のデータがでてからヨーロッパのメーカーに眼内レンズを発注します。レンズが仕上がって日本に到着するまで2~3か月かかりますので、手術の時期を選ぶ人は時間的な余裕をもって、診察および検査にご来院ください。自費診療の費用は、できるだけ患者さんの負担が大きくならないような金額にしていますが、為替レートの変動や医薬品材料のコスト上昇などがあるときは、随時値段を変更しますことをご了承ください。
多焦点眼内レンズは患者さんの眼を選びます。多焦点眼内レンズに合う眼に多焦点眼内レンズが入った場合は、手術後の視力や見え方に対する患者さんの満足度はとても高いと思います。しかしながら、多焦点眼内レンズの性能が理想的な形で100%発揮されるような眼をもっている患者さんは、それほど多くありません。
もし多焦点眼内レンズに合わない眼に多焦点眼内レンズが入った場合は、たとえ手術の後、視力が1.0以上でていても、レンズの構造と眼の構造がケンカしてしまうので見え方に不満がでることが多いです。極端な場合は、見え方が悪いためにうつ病のような精神状態になってしまう人もいます。このような状態で遠谷眼科に来られた人の多くは、最初の手術を受けた眼科では、手術は成功している、視力も1.0でている、あなたの眼にどこも問題はない、といわれた人たちです。ここで重要なのは、視力と見え方は別の話だ、ということなのです。
多焦点眼内レンズがばっちり合う眼の人はそれほど多くないということからすれば、近隣の眼科医から、多焦点眼内レンズによる白内障手術を実施してほしいという紹介が集中するような大都市の特殊な環境にある施設の場合は、多焦点眼内レンズによる白内障手術の件数が白内障手術全体の2割以上になることもあるのでしょうが、現在の多焦点眼内レンズの性能では、一般的な白内障手術をする施設においては、全体の白内障手術における多焦点眼内レンズによる白内障手術の割合は1割以下であろうと思われます。他施設で多焦点眼内レンズによる白内障手術をして、手術後に見え方の不具合をかかえて遠谷眼科に来られた患者さんのお話をきいていると、インターネットに書かれている眼科の情報を見て、多焦点眼内レンズの手術件数が多いところがいいのではないかと単純に思ってしまうようなのですが、手術においてはそう簡単に考えることができません。ちなみに2017年6月に行われた眼科学会のあるセミナーでは、常にクオリティの高い手術をされる白内障手術の名手として名高い、西日本の著名な先生おふたり(井上眼科 井上康先生(岡山県玉野市)、三好眼科 三好輝行先生(広島県福山市))が、ご自分の施設では多焦点眼内レンズによる白内障手術が白内障手術全体に占める割合は1%から2%ぐらいだというお話をされていました。遠谷眼科においても、多焦点眼内レンズによる白内障手術が占める割合は、現在のところは全体の2~3%ぐらいなのかなと思います。数字の背景には、多焦点眼内レンズを使って問題がない理想的な眼なのだけれども、患者さんは保険が適用される通常の単焦点眼内レンズを希望されたので、多焦点眼内レンズは使わなかったという例も多くあります。その反対に、患者さんの眼のつくりだけを純粋に考えた場合には、多焦点眼内レンズが合わない可能性が半分ぐらいあるグレーゾーンにある眼なので、あなたの眼には多焦点眼内レンズよりも単焦点眼内レンズを使う方がいいのではないかとお話したけれども、患者さんの多焦点眼内レンズに対する強い希望があって、乱視矯正手術を加えるなり、瞳孔を大きくする手術を加えるなり、いろいろな方法を追加して、何とかして多焦点眼内レンズに患者さんの眼を合わせるようにしたという例もあります。
前述の井上康先生や三好輝行先生のお話もあわせて客観的に考えると、現在の多焦点眼内レンズの性能においては、一般的な眼科施設で基本的な手術適応条件を考慮した場合、多焦点眼内レンズによる白内障手術の実施率は白内障手術全体の数%というのが普通ではないでしょうか。もし、あまりにも多焦点眼内レンズの手術件数の割合が多いと思われるようなところがあれば、患者さんが希望をすれば誰にでも多焦点眼内レンズによる白内障手術を実施しているのかも知れないし、手術前の検査の条件が基本から外れて緩いため、たいていの眼なら手術の条件をどんどんクリアしてしまって、多焦点眼内レンズを使ってもOKの眼であると判断されてしまうのかも知れません。少なくとも私がこれまでに信じてきた眼科手術の原則によれば、白内障手術が必要だとはいえないような眼にさえも、多焦点眼内レンズが入れられてしまっているケースを最近ではいくつも見ています。
たとえば、自分はそれほど日常生活で見えづらいとは感じていないのに、眼科に行ったら白内障になっていると診断されて、すぐに民間の保険に加入しているかどうかを尋ねられて、ものが見づらい方の眼だけではなくて、見えている方の眼にも、両方の眼に白内障手術の予定をさっさと決められてしまうような場合には、本当にその白内障手術が必要かどうか、別の医師のもとで確かめてみてもいいと思います。それは、白内障手術でいったん眼の中に眼内レンズを入れてしまうと、手術後数か月たってしまうと、眼内レンズが水晶体の袋(水晶体嚢)に癒着してしまって、取り外すことが難しくなってしまうからです。これまでに、「片方の眼の多焦点眼内レンズによる白内障手術がうまく行かなかったので、もう片方の眼の手術をするのが怖くなり、キャンセルしてきました、手術をした方の眼は何とかならないでしょうか」といって遠谷眼科に来られた患者さんの、手術をキャンセルしたといわれる方の眼を見ると、白内障がほとんどないか、あるいは全くない、といっていいような眼がいくつもありました。ごく少数の例外の場合は別として、白内障が起こっていない眼に眼内レンズを入れる必要は通常ありません。どうして白内障がほとんどない眼に対して、白内障手術をするのか、それも費用の高い多焦点眼内レンズによる白内障手術が、短期間に両眼に簡単に実施されてしまうのか、本当によくわからないことが増えています。
みなさんの眼の白内障手術で使う眼内レンズは、これから一生みなさんの眼の中でものを見続ける眼内レンズです。単焦点眼内レンズと多焦点眼内レンズは、それぞれの特徴が根本的に違うため、同じ土俵で性能の優劣を比較することができません。単焦点眼内レンズ向きの眼か、多焦点眼内レンズも可能な眼かということは、眼の形をさまざまな検査器械で精査しないとわかりません。世の中では、贅沢なものや値段の高いものに対してプレミアムという言葉が使われることが多いようですし、何でもプレミアムという言葉がつくと、よくわからないけれど何となく気分がよいということもあるかもしれませんが、白内障手術においては、値段が高いか普通かにかかわらず、自分の眼のつくりに合った眼内レンズ選びをしていただきたい、プレミアム(高級)ではなくベスト(最高・最良)の眼内レンズ選びをしていただきたいと思います。
多焦点眼内レンズについて、もっと具体的にくわしいことが知りたいという人は、当院が定期的に実施している説明会にお越しいただければと思います。
▼他施設で多焦点眼内レンズによる白内障手術を受けた後に視力や見え方の不具合が生じた患者さんたちのこと—プレミアム(高級)ではなくベスト(最高・最良)の眼内レンズ選びのために
▶︎白内障手術の説明会について
最新の海外学会情報に基づいた白内障手術の説明会はこちらから参加いただけます。
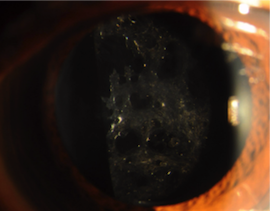
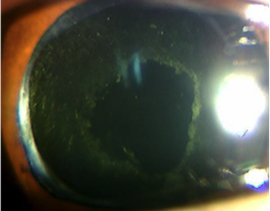
3.白内障手術後に起こる後発白内障
白内障手術をしても、1~2年後に、眼内レンズを入れた水晶体の袋の後側(後嚢)が濁ってきて、またものが見にくくなってくることがあります。これを後発白内障といいます。視力が落ちてきたら、後嚢にレーザーを使って穴をあけて濁りをとる手術をすると、またよく見えるようになります。この手術は、普通の診察室で椅子に座ってできる、数分で終わる手術です。時々、白内障手術をしたのにまた視力が落ちてきた、自分が受けた白内障手術は失敗だったのではないかと非常に心配されて来られる人がいらっしゃいますが、後発白内障という病気のせいで視力が落ちている場合が多いです。ただ、手術後まだ数日、あるいは数か月しかたっていないような時に視力が落ちてくると、眼内炎という失明につながる可能性のあるこわい病気にかかっている可能性もありますから、病気を特定するためにできるだけ早く医師の診察を受けてください。
後発白内障の眼
後発白内障を治療した眼
4.白内障のセカンドオピニオン
これまで来院された患者さんの実例では、「明日、白内障手術をしましょう」と突然言われて不安に思って来られた人、また、これまで通っていた眼科では白内障手術が必要だと言われたけれども、今の自分には白内障の自覚症状もないし、生活も不自由はしていない、本当に白内障手術が必要なのか知りたい、といわれて来られた人などがいらっしゃいます。
「明日、白内障手術をしましょう」といわれて来られた患者さんは、診察をすると、数か月先の手術でも全く大丈夫だった患者さんでした。白内障の手術では、例外的に今すぐ手術をしないと手遅れになって失明するような場合は別ですが、普通は「明日、白内障の手術をしましょう」といわれるようなことはありません。なぜならば、眼を清潔にしていないまま手術をしてしまうと悪い菌に感染してしまい、眼内炎という失明につながってしまう可能性のあるこわい病気になることがあるので、手術前の眼は数日間かけてできる限り清潔にしないといけないからです。しかしこれだけ清潔にするよう努力しても、それでも患者さんの眼の中にばい菌が潜んでいることがあって、日本では1,500件~2,000件に1件、眼内炎が起こっているといわれています。ですから、どうしてその医師がその患者さんに「明日、白内障手術をしましょう」と言ったのか、本当に不思議です。
また、自分は必要だと思わないのに、白内障手術をすすめられたという別の患者さんの場合も、白内障は軽くて、今すぐに手術が必要というようなわけではなかったのでした。生活に不自由が生じるほど視力が低下していれば、患者さんの側も自分には白内障手術が必要だと納得しやすいと思うのですが、生活に不自由を感じていないなら、どうして手術をしないといけないのかと思うのは当然だと思います。アメリカでは、ビンの底のようにぶあつい眼鏡をかけないといけないような、程度のきつい遠視の人などは、たとえ白内障になっていない眼でも、眼内レンズを入れて視力を変えた方がよく見えるようになるから便利だといって手術をする人も結構います。でも、日本ではアメリカほど、度のきつい遠視の人はそれほど多くありませんし、また、病気がそれほど進んでいないし、不自由も特に感じていないような、まだ十分大丈夫だと思えるような眼に手術をするということに抵抗を感じる人も多いのではないかと思います。
手術をする医師の側からいうと、白内障が軽い時期だと水晶体がやわらかくて手術がやりやすいので(お餅が、やわらかい時は切りやすいけれど、固くなると切りにくいというのと同じようなことだと思ってください)、手術が患者さんの眼に与えるダメージも少なくてすみますから、白内障が軽い時期に手術をすすめるということにも一理あることはあるのです。しかしながら、最近では、理不尽なぐらい早い時期に白内障手術をすすめられるという事態も世の中では起こっているようです。一般的には、白内障の進み具合と、手術が眼に与えるリスクがどのぐらいあるかということを考えて、医師は手術の時期を提案すると思います。もし、患者さんの側で、どうして今手術をしないといけないのだろうかと疑問に思うようなことがあったら、迷わずに、手術をしましょうというその医師にその理由を質問していただきたいと思います。
最近では白内障手術でも、いろいろな種類の眼内レンズをライフスタイルに応じて選ぶことができる時代になってきましたし、白内障手術の後もいろいろな医療技術を使って、さらに視力を上げることができる場合もあります。手術は多くの場合、一生に一度きりのものですから、患者さんの側も自分の眼の状態や受ける医療の内容をよく理解して、納得した上で手術を受けることが大切だと思います。特に多焦点眼内レンズによる白内障手術では、患者さんの人生を台無しにするようなトラブルが起こっていますから、患者さんもインターネットのホームページに掲載されている情報に惑わされることなく(といっても医療知識のない患者さんに情報の良し悪しを見極めることは困難なのですが)、多焦点眼内レンズの長所と短所をよく理解して、自分はどの多焦点眼内レンズにするかということをよく考えてください。多焦点眼内レンズを別の眼科で2度も、別々の眼内レンズを眼の中に挿入し、それでもうまくいかないので、お知り合いの紹介で遠谷眼科に来院され、多焦点眼内レンズを取り出して単焦点眼内レンズに入れ替える眼内レンズ交換手術をして事なきを得たという患者さんもいます。前の眼科でいろいろ考えられて努力されていたことはよくわかりました。しかし、この患者さんがもし遠谷眼科に最初に来られていたら、間違いなく単焦点眼内レンズをすすめていたと思います。それは、この患者さんのご職業が、自分の手先の感覚を大事にして、とても細かい作業をする職業だったからです。こういう職業をもつ人に対して、多焦点眼内レンズを挿入するということは、総合的に考えてリスクが高いと思います。どういう職業かといいますと、たとえば、精密な加工作業をする人、顕微鏡を使う人、画家、医師や歯科医師などの場合です。もちろん、医師でも仕事の内容によっては、また眼の中に入れる多焦点眼内レンズによっては、大丈夫なものもあるでしょう。もし遠谷眼科で眼内レンズの交換手術が上手くいかなければ、この患者さんはこのまま仕事ができなくなってしまい、大変なことになってしまうと思い、ものすごいプレッシャーの中で眼内レンズの入れ替え手術をしました。結果としては手術がうまくいって本当にほっとしました。
これはあくまでも私の見解ですが、これまでに来られた患者さんを見る限りでは、多焦点眼内レンズの短所が手術を受ける前にあまり説明されていないようです。 新しい医療技術については、患者さんは説明されないとわからないことも多いので、多焦点眼内レンズによる白内障手術をされるときは、どんなにホームページで良いことがたくさん書かれていても、短所についての説明があまりなくてイケイケドンドンのような感じでさっさと手術が進められるところは避けられた方がよいと思います。そんなにすぐ、簡単に、眼に合うレンズがわかるほど、多焦点眼内レンズは簡単なものではないと思います。2014年9月に、多焦点眼内レンズを眼の中に入れて、手術後に見え方の不具合をかかえて遠くから来られた患者さんのことを、当院のホームページに掲載しました。それ以後も、続々と多焦点眼内レンズによる白内障手術後の見え方がおかしいといって来られる患者さんがありますので、今度は具体的な事例の紹介をすることにします。患者さんのプライバシーがありますので、どこの施設で受けられたかということはわからないようにしていますが、インターネットで大々的に宣伝している施設から何人も来られていることもあります。こういう場合は、おそらく、何が原因で見え方の不具合がでているのかということを、手術をしている医師がわかっていないのではないかな、だから患者さんの気のせいだ、と患者さんにいってしまうのではないかな、と思います。インターネットに書かれていることと、実際の医療知識や技術の質が、大きくかけ離れている場合もあります。でも、あまりにインターネットのホームページの仕上がりがよいので、それを見た患者さんは、内容を良く読まずに、多焦点眼内レンズはいいはずだ、と思い込んでしまわれるのだと思います。
医療に対する知識が全くない患者さんの側で、どのようにして情報の良し悪しを見分けるかというと、とても難しいことですが、少なくとも多焦点眼内レンズの場合においては、多焦点眼内レンズの長所と短所について、きちんと説明してくれる施設かどうか、患者さんの日常生活における行動範囲について、いろいろ尋ねてくれて情報をよく収集してくれる施設かどうか、というところだろうと思います。事情をよく知らない人からは、遠谷眼科はどうしてこんなことをいうのかといわれるかもしれませんが、それは、眼科の常識では100%適応外であるとされるような眼に、多焦点眼内レンズが挿入された患者さんが遠谷眼科に助けを求めて来られたということがあったからです。適応外の眼に多焦点眼内レンズを入れてしまう眼科医がいる!、ということは、本当に私たちにとって衝撃的なことでした。
医療技術には、緑内障の手術のように、どんなに努力をしても患者さんが望むようないい結果がでないという例外的な場合もありますが、原則としては患者さんの生活を改善するためにあるものだと思います。ですから、医療技術を実施することに携わる私たちは、比較的新しい医療を実施するときは特に、謙虚に勉強し続けていかないといけないのです。
新しい医療技術を受けようとする場合には、患者さんの側でも、その医療技術について知る、ということを心がけてほしいと思います。多焦点眼内レンズによる白内障手術後に見え方の不具合をかかえた患者さんの多くは、多焦点眼内レンズの長所と短所の説明を簡単にしか説明されていないようなのです。新しく開発されたものだからいい、値段が高いからいい、という判断は、医療技術にはあてはまらないのです。
すでに他の眼科で実施された白内障手術についてのセカンドオピニオンを希望 される人も増えてきましたが、白内障手術直後から1か月ぐらいまでの間は、まだ白内障手術の時の傷が回復していないので視力が安定せず、眼の状態がよくわかりません。1か月をすぎたあたりなら、傷も回復して視力が安定しますので、何がおかしいのかということがわかりやすいです。 もし白内障手術の後、見え方がよくないということで、手術を受けた施設に相談したけれども解決してもらえないということであれば、手術をした先生から診療情報提供書を書いてもらって、あらかじめお電話かメールにてご連絡ください。
不安なので早く何とかしたいという患者さんのお気持ちはよくわかるのですが、すでに実施された白内障手術に対する意見を求められるような場合には、まず、先にご連絡をいただいて、必要な情報をお知らせいただき、それから遠谷眼科での診察の予約を手配するということにしています。 手術を受けた施設の先生に、あなたはもう来なくていい、と言われて追い出されてしまい、もうそこには通えなくなってしまったような場合は別ですが、手術を受けた施設の先生には遠慮して聞きづらいので、かわりに遠谷眼科で意見を聞きたいというようなことは、ちょっと筋違いだなと思うので、そういう患者さんには、まず手術を受けたところの先生はどうおっしゃって、どのような解決策を提案されましたか、とお尋ねすることにしています。
具体的にどのような不具合事例があるのかをもっと知りたい人は、「他施設で多焦点眼内レンズによる白内障手術を受けた後に視力や見え方の不具合が生じた患者さんたちのこと—プレミアム(高級)ではなくベスト(最高・最良)の眼内レンズ選びのために—その2(具体的事例)」をお読みください。
5.乱視がある人の白内障手術
「お友達は、白内障手術をしてよく見えるようになったといわれるのに、自分はそれほどだとは思わない、どうしてだろう」と悩んでいらっしゃる人が少なくないようです。こういう場合、乱視を矯正すればよく見えるようになることも結構あります。 もとから乱視のある人は、乱視を矯正する機能がついたトーリックレンズを使えば、白内障手術後の見え方は良くなります。 また、普通の単焦点眼内レンズを眼の中に入れて、それから乱視を矯正する手術をしても、同じように視力は改善します。
乱視の矯正手術を実施している医療施設は、日本ではそれほど多くはありませんが、遠谷眼科ではレーザーを使うレーシック(LASIK)という手術やダイアモンドメスを使う周辺部角膜減張切開術(LRI)という手術を行って、白内障手術後の視力をよりよくします。白内障手術の後、乱視のために裸眼で0.2ぐらいの視力だった人が、費用もそれほどかからないダイアモンドメスによる乱視矯正手術をした後は1.0ぐらいになった人もいますから、白内障手術後に乱視があるためにものがすっきり見えない人も、どうかあきらめないでいただきたいと思います。ただし、乱視によっては矯正できない乱視がありますし、矯正しない方がよい乱視もあります。
6.過去に屈折矯正手術 radial keratotomy(RK)、photorefractive keratotomy (PRK), laser-assisted in situ keratomileusis (LASIK) 等を受けている人の白内障手術
屈折矯正手術を受けた人の眼は、角膜の表面がすでに変形しているので、白内障手術をするときに眼の中に入れる眼内レンズの度数(レンズの強さ)を計算するプロセスで、結果に誤差が生じやすいことがわかっています。
眼内レンズの度数を計算するには、私達の眼のカーブ(角膜曲率半径)や眼の奥行(眼軸長)などのさまざまなデータが必要なのですが、今の最新の科学技術を駆使した検査器械をもってしても、私達の眼の寸法を全く誤差なく測定するということはできません。屈折矯正手術を受けていない自然なままの眼でも、眼内レンズの度数計算の結果には誤差がでてくることがあるので、屈折矯正手術を受けて眼の形が大きく変わってしまっている眼では、その結果に誤差がもっと大きくでるということは、ご理解いただけると思います。
この問題については、現在世界の著名な医師や工学博士が、眼内レンズの度数計算の精度を上げるためにいろいろな計算式を考案しています。ここ数年は、これまでの計算式と比べて誤差のでる範囲がぐんと狭まった、有力な計算式がいくつかでてきています。それでもまだ、「どんな眼でもこの式を使えば、ほとんどぴったりはまる」という万能な計算式はありません。ここ30年ほどの間に屈折矯正手術を受けた人々は、今度は白内障手術を受ける世代になりつつあります。世界の検査機器メーカーも技術開発にしのぎをけずって、精度の高い眼内レンズの度数計算ができるよう、日々研究していますので、結果に大きな誤差がでるということは回避できるようになってきました。しかし小さな誤差は、まだ警戒しないといけないと思います。
屈折矯正手術を受けた人が白内障手術を受けるときは、どうしても起こってしまう誤差をどれだけ小さくするかということを考えて、屈折矯正手術を受ける前の、自分のオリジナルの眼のデータをできるだけ入手しておいた方がよいと思います。屈折矯正手術を受ける前の眼がどのような眼であったかというイメージがわきやすい方が、よりよい結果を導きやすいのではないかと思います。
もし、眼内レンズの度数の計算に大きな誤差がでてしまったら、どうなるのか、と思われる人もいらっしゃるでしょう。実際に眼の中に入れたレンズの度数が全然眼に合わないために、手術の後に予想もしないような遠視や近視になってしまうと、誤差の程度によっては、単にものがよく見えないというような状態だけではなく、急激な視力の変化に身体や脳がついていけないために、頭痛がしたり、吐き気がしたり、眼をあけているだけで気分が悪くなってしまったりするような状態になってしまうこともありうるのです。そうなると、今、眼の中に入っている、度数の合っていないレンズをすぐに取り出して、新たにその人の眼に合う度数の眼内レンズを入れる手術をしないといけません。レンズの入れ替え手術も、手術のリスクは白内障手術を受けるときとほとんど同じですから、患者さんは失明につながる眼内炎にかかるリスクを2度も3度も負うことになります。ですから眼内レンズの度数は、最初からできる限りうまく計算して、手術の繰り返しは可能な限り避けたいところなのです。
白内障手術とレーシック、PRK、RK ICLなどの屈折矯正手術は、視力を矯正するという点では目的は似ています。しかし、手術や検査の方法が全く違います。特にRKを受けた患者さんは、角膜に入れた切り込みのために毎年遠視化していくため、白内障手術の後も視力が大きく変動する可能性があります。過去に使っていたコンタクトレンズや眼鏡の度数から、適切だと思われる数値を割り出していくというようなこともしていきます。その人の眼の状態から、器械が自動的に計算してきた数値にどの程度の調整を加えていくかということが、手術の成功のためにはとても大切です。 屈折矯正手術を受けた人が白内障手術を受ける時は、より精度の高い眼内レンズの度数を選ぶため、屈折矯正手術を受けた施設から、自分の眼のオリジナルデータをもらってこられることをすすめます。そのようなデータがなくても眼内レンズの度数計算が全くできないわけではないのですが、やはりオリジナルの眼のデータがある方が、その人のもともとの眼がイメージしやすいのです。遠谷眼科ではオリジナルの眼のデータが全くない人の白内障手術もこれまでに実施していますが、眼内レンズの度数計算がうまく行って想定通りの視力になった人もいれば、やはり予想した視力と実際の視力に誤差がでて、眼内レンズを入れ替える手術をした人もいます。屈折矯正手術を受けた人の眼内レンズ度数計算の結果には、誤差が大きくでやすいということは、国内・海外の学会でも常識になっています。ですから、オリジナルの眼のデータがあればあるほど、もし屈折矯正手術を受けていなかったらこのような眼のはずだという、考え方のよりどころができるので、白内障手術の精度も上がると考えていただいた方がよいのではないかと思います。
7.すでに白内障手術を受けられた人のための白内障手術後の視力を改善する方法(乱視矯正手術、眼内レンズ入れ替え手術、眼内レンズ縫い付け手術)
「自分は白内障手術をしたのに、周りのお友達はみんな、手術後はよく見えるといっているのに、自分だけよく見えない、白内障手術を受けた施設でいろいろ尋ねても、手術はうまくいっているといわれる、悲しい、どうしてですか?」と尋ねてこられる患者さんも、よくいらっしゃいます。ある患者さんはそのために悩んで、体重がぐんと減ったそうでした。
また、ある患者さんは、「白内障手術をしたら、大好きな卓球がもっとよくできると楽しみにしていたのに、白内障手術をしてもよく見えない、卓球ができない、どうしたらいいのか」といって来られました。この患者さんたちに共通していたのは、白内障手術後に起こっている乱視です。白内障手術のとき、レンズを眼の中に入れるときの切り込みが大きいと、乱視が大きく起こります。ですから、白内障手術後に出た乱視を、ダイアモンドのメスで角膜の周りに小さな切れ込みをいれる手術で軽くすれば、もっとよく見えるようになります。また保険がきかない自費診療ですが、レーシックというレーザーで角膜の形を変えることで乱視を矯正することもできます。レーシックの方がダイアモンドメスによる手術よりも、乱視矯正手術の精度は高いです。
ただ、この乱視矯正手術を実施している施設が少ないために、白内障手術後の乱視が矯正されないでいる患者さんの場合は、裸眼視力が思ったほどよくならないという状況が起こるわけです。趣味の卓球ができなくなってがっかりされていた患者さんも、乱視を矯正してまた元通り卓球ができるようになり、とても喜んでいらっしゃいました。 乱視の矯正を受けられたある患者さんの例では、乱視を矯正する手術の前は0.2の視力が、手術翌日は1.0になっていました。ほんのちょっとの手間をかけるだけで、視力はぐんと変わることがあります。ですから、白内障手術の後に見え方がよくなくても、あきらめないでいただきたいのです。
乱視を矯正する例のほか、眼内レンズの度数が合っていない場合は、眼内レンズの入れ替え、レーシックによる度数の矯正、眼の中に入れた眼内レンズの位置がずれていたり、眼内レンズが外れてしまっていたりする場合は、眼内レンズの位置をもとに戻す手術や、眼内レンズを縫い付ける手術をすることもあります。ただ、眼内レンズの入れ替え手術は、白内障手術の後、比較的すぐの時期(数か月)でないと、眼内レンズが眼の中の組織にくっついてしまうので難しくなっていきます。そもそも眼内レンズの入れ替えは技術的に難しいので実施できないという施設もあります。そのような場合、患者さんはずっと合わないレンズを眼の中に入れたまま、一生我慢しつづけないといけません。ですから白内障手術の後、眼の中に入れたレンズがどうも合っていないと思うようなことがあったら、手術後数か月のうちに、後発白内障の治療であるYAGレーザー治療を受ける前に、早く、眼内レンズを入れ替える手術をしてくれる医師の診察を受けてください。
ひとつだけ注意しておいていただきたい点があります。それは、白内障は水晶体の病気なので、もし水晶体以外の眼の奥の場所に何か病気があったなら、それは白内障手術をしても視力がよくならないことがあるということです。患者さんの眼の病気によっては、その病気が治らない限りは白内障手術をしても視力がよくならないこともあります。
白内障手術の後なのに、なぜか視力がよくならないと悩んでいらっしゃる場合は、眼の奥の病気のためか、手術後の乱視のためか、眼内レンズの度数が合っていないために起こっているのかなど、その原因を確かめるためにも、検査と診察にお越しいただきたいと思います。ただし、手術直後から1か月ぐらいまでの間は、まだ白内障手術の時の傷が回復していないので視力が安定せず、状態がよくわかりません。1か月をすぎたあたりなら、視力が安定しますので、良くないところがわかりやすいです。手術をした先生から診療情報提供書を書いてもらって、診察の予約のためのご連絡をください。予約なしで突然来院されても、どこが悪いのかということがすぐにはわかりません。患者さんが不安なので早く何とかしたいというお気持ちはよくわかりますが、まず、先にご連絡をいただいてから、必要な情報をお知らせいただき、検査と診察をする、ということにしています。
8.遠谷眼科の白内障手術
遠谷眼科は1986年(昭和61年)に、最新で最適の医療を提供するという目標のもと開院しました。白内障手術は累計で3万件を超えました。従来の単焦点眼内レンズによる白内障手術に加え、多焦点眼内レンズによる白内障手術も2007年より実施しています。多焦点眼内レンズは遠近の2点あるいは3点に焦点が合う仕組みの眼内レンズですが、手術後は多くの人がメガネをあまり使わずに過ごしていることから、白内障の治療だけではなく老眼も矯正できるという点で、世界で非常に注目されているレンズです。2009年1月には、遠谷眼科は厚生労働省の定める先進医療「多焦点眼内レンズによる水晶体再建術」(白内障手術)を実施する施設として、全国では15番目に(兵庫県では初めて)許可を受けました。異なる種類のレンズを片眼ずつ入れる「ミックス・アンド・マッチ(ミックスマッチ)」という方法も遠谷眼科では早くから実施しています。
遠谷眼科では、無菌状態に近い手術室、超音波の振動が眼に与える影響が少なくなるよう開発された白内障手術器械、眼内レンズの度数計算の精度が高い検査機器、繊細な眼の中もくっきり奥行まで感じられるように見せる手術顕微鏡などを採用し、世界中の白内障手術をする医師達の基礎であるフェイコチョップ法(開発者:永原國宏先生、聖母眼科、香川県)、そこから応用して開発されたプレチョップ法(開発者:赤星隆幸先生、三井記念病院、東京都)の両方の手術方法を習得して、日常生活に必要な情報の8割を得ている私達のかけがえのない眼に対して無駄な動きをしない「眼に優しい手術」を心がけています。また、国内の学会はもちろんのこと、アメリカやヨーロッパで開かれる世界の眼科医が集まる学会にも毎年参加して、最新の情報を自分の眼と耳で確かめながら、医療の質を高めていく努力を日々続けています。 2016年ESCRS(ヨーロッパ白内障屈折矯正手術学会)における遠谷の学会発表画像 コペンハーゲン、デンマーク 2016年9月11日 発表タイトル:Indications and outcomes of capsular tension ring implantation in eyes with zonular weakness: a review of 23,903 cataract surgeries (日本語訳 チン小帯が弱い眼に対するカプセルテンションリングの適用とその結果: 白内障手術23,903例のレビュー) 筆頭演者 遠谷 茂、共同演者 戸田 裕隆

この発表に対する学会速報の記事
※白内障についてもっと幅広く詳しい情報を知りたい人は、以下のページもご覧ください。 (学会の許可を得てリンクをつけています)




